Загальний для різних захворювань нефротичний синдром - клінічна картина, що характеризується:
- наявність білків у сечі (протеїнурія), які стають пінистими
- зменшення кількості білків у крові (дисплотемія з гіпоальбумінемією)
- поява генералізованого набряку (набряку), спочатку на рівні обличчя, потім поширюється на інші ділянки організму, такі як ноги, щиколотки та черевця
Часто вони також присутні:
- Гіперліпідемія (переважно збільшення загального холестерину або навіть тригліцеридемії)
- Гіперкоагуляція крові: ризик тромбоемболії
Для того, щоб можна було говорити про нефротичний синдром, наявність білків у сечі повинна мати клубочковое походження, тобто вираз серйозної зміни проникності стінки гломерулярного капіляра.
Функції ниркових клубочків і нирок
Нефрон є функціональною одиницею нирки, тобто найменшою анатомічною формацією, здатною виконувати всі функції, до яких належить орган. Кожен з двох мільйонів нефронів, приблизно присутніх у кожній з двох нирок, розділений на дві складові:
- корпус нирок або Malpinghi (гломерул + капсула Боумена): відповідальний за фільтрацію
- трубчаста система: відповідальна за резорбцію і секрецію
які виконують три основні процеси:
- фільтрація: вона протікає в клубочці, високоспеціалізованій капілярній системі, що дозволяє проходити всі малі молекули крові, протиставляючи лише проходження більших білків і корпускулярних елементів (червоні, білі і тромбоцитарні клітини). Чим більші білки не проходять через фізичні проблеми, тим менші відкидаються наявністю негативних електричних зарядів
- реабсорбція і секреція: вони відбуваються в трубчастій системі з метою реабсорбції надмірно фільтрованих речовин (наприклад, глюкози, яку організм не може дозволити втратити з сечею) і збільшити виведення тих, хто фільтрується недостатнє
При наявності нефротичного синдрому відбувається втрата селективності клубочкового бар'єру як з точки зору розміру молекули, так і електричного заряду: отже, значні кількості білка втрачаються з сечею.
симптоми
Набряк - найбільш характерний симптом і клінічний ознака нефротичного синдрому.
Підшкірні і м'які, спочатку розташовані в периорбитальной зоні, особливо вранці, набряк потім має тенденцію поширюватися на інші області, такі як тильна поверхня ніг, передсмертна область і живіт, або стати генералізованим (анасарка) з асцитом і плевральним випотом і / або перикарда. Еволюція набряків помітна через щоденну оцінку маси тіла: чим більше це збільшується, тим більше накопичення рідин в інтерстиціальних просторах.
Наявність піни в сечі є ознакою, що пояснюється протеїнурією. Сечовиділення темного кольору або кольору кока-кола характерні для ниркового синдрому, стан, подібний до попереднього, але також характеризується втратою еритроцитів з сечею.
Втрата сечі білків, зокрема імуноглобулінів, може бути пов'язана з підвищеною сприйнятливістю до інфекцій. Пацієнт може відчувати себе слабким, астенічним, виявлятися кахектичним тільки в найважчих і нині рідкісних випадках.
Електрофорез білків сироватки, крім зниження альбуміну, показує збільшення α2-глобулінів і ulглобулінів.
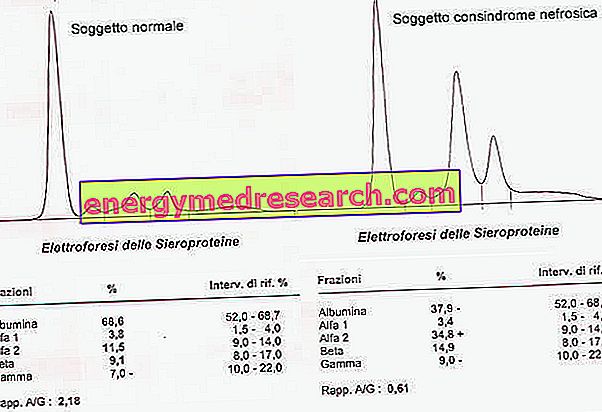
Причини та класифікація
Залежно від його походження, нефротичний синдром розрізняють насамперед між первинним і вторинним; у першому випадку це вираження ниркових захворювань, у другому - системні захворювання або що в будь-якому випадку залучають інші органи крім нирок.
Первинні або примітивні форми нефротичного синдрому (діагноз - гістологічний і тому потребує біопсії нирок):
- Гломерулопатія при мінімальних травмах
- Мембранний гломерулонефрит
- Вогнищевий сегментарний гломерулосклероз
- Мембранно-проліферативний гломерулонефрит
Вторинні форми нефротичного синдрому:
- Захворювання обміну речовин: цукровий діабет; амілоїдоз
- Імунні захворювання: системний червоний вовчак; Пурпура Шонлейна-Геноха, вузла Polyarteritis, синдром Шегрена, саркоїдоз
- Неоплазми: лейкемії, лімфоми, множинна мієлома; Карциноми (легені, шлунок, товста кишка, груди, нирки); меланома
- Нефротоксичність: солі золота, пеніциламін, нестероїдні протизапальні засоби; Літій, героїн
- Алергени: укуси комах; Укус змії; Антитоксична сироватка
- Інфекційні захворювання
- Бактерії: постінфекційний гломерулонефрит; від інфікованого шунта; бактеріальний ендокардит, затишок
- Вірусні: гепатити В і С, ВІЛ, Епштейн-Бар, Герпес
- Найпростіші: малярія
- Гельмінти: шистосоми, філарії
- Члени сім'ї: синдром Альпорта, хвороба Фабрі
- Інші: Токсемія вагітності (прееклампсія); Злоякісна гіпертензія
У дітей раннього віку нефротичний синдром викликається, у 90% випадків, гломерулонефритом з мінімальними ураженнями або фокальним і сегментарним гломерулосклерозом. Цей відсоток зменшується до 50% у дітей старше 10 років.
У дорослих, нефротичний синдром частіше викликаний мембранозним гломерулонефритом з наступною частотою вогнищевого і сегментарного гломерулосклерозу і гломерулонефриту при мінімальних травмах. Близько 30% дорослих з нефротичним синдромом мають системне захворювання (цукровий діабет, амілоїдоз, системний червоний вовчак або новоутворення, особливо товстої кишки або легені).
У педіатричному віці нефротичний синдром частіше зустрічається у чоловіків, а у дорослому віці частота між двома статями є однорідною.
Як виникають симптоми та ускладнення нефротичного синдрому?
Підвищена проникність стінок клубочкових капілярів
↓
Перенесення білка в сечу (протеїнурія)
↓
Зниження білків плазми (гіпопротеїнемія або гіпопротеїдемія або гіпоальбумінемія) \ t
_______________________ | _______________________
| Зниження онкотичного або колоїдно-осмотичного артеріального тиску ↓ Поява нав'язування едемів + гіповолемія ↓ Зниження ниркового кровотоку ↓ Підвищена секреція реніну з активацією системи ренін-ангіотензин і підвищеним вивільненням альдостерону ↓ утримання солей та води та загострення набряків + можлива легка гіпертензія + збільшення швидкості клубочкової фільтрації ↓ знос нефронів через функціональну перевантаження | | Підвищений компенсаторний синтез ліпопротеїнів у печінці + втрата сечі деяких факторів, що регулюють ліпідний обмін ↓ Гіперліпідемія (збільшення тригліцеридів плазми, LDL і VLDL) ↓ Ліпідурія (підвищена концентрація ліпідів у сечі) + Підвищений серцево-судинний ризик з прискореним атеросклерозом |
При наявності нефротичного синдрому основним білком, виявленим у сечі, є альбумін (селективна протеїнурія); однак інші білки плазми (неселективна протеїнурія), такі як трансферин, інгібітори коагуляції і гормональні носії, також можуть бути присутніми в різному ступені; втрата цих елементів пояснює можливі ускладнення патології (недоїдання, інфекції, тромбоз, анемія, слабкість). Наприклад, у відповідь на зниження білків плазми, печінка продукує велику кількість фібриногену. Якщо додати до цього втрату нирок антитромбіну III та інших антикоагулянтних факторів, з'являється картина гіперкоагуляції, яка часто зустрічається в нефротичному синдромі. Ускладненням гіперкоагуляції є можливий тромбоз ниркової вени, крім загального підвищення серцево-судинного ризику. Втрата трансферину полегшує анемію, а зниження IgG і деяких факторів комплементу, таких як Properdina, підвищує чутливість до інфекцій. Відсутність глобуліну, що зв'язує Колекальциферол, призводить до зміни метаболізму вітаміну D3 зі зниженою абсорбцією кальцію і вторинним гіперпаратиреозом.
терапія
Вибір терапії очевидно залежить від захворювання, наслідком якого є вираження нефротичного синдрому.
Як правило, лікування включає введення діуретичних препаратів, можливо, пов'язаних з вливанням альбуміну людини; цей підхід спрямований на зменшення набряку. Серед препаратів, корисних для протидії протеїнурії, ми згадуємо інгібітори АПФ, особливо показані у випадках нефротичного синдрому, пов'язаного з гіпертензією. Можливі зміни метаболізму ліпідів можуть бути виправлені шляхом прийому ліпід-знижуючих препаратів, таких як статини. Збільшення тромботичного ризику можна виправити за допомогою антикоагулянтних препаратів. Якщо нефротичний синдром є вираженням запальних захворювань або аутоімунної етіології, пацієнт може скористатися імуносупресивними препаратами (циклоспорином) і стероїдними протизапальними засобами (кортикостеридами).
Це пов'язано з постільним режимом, загальним обмеженням споживання рідини, прийомом гіпозодичної та гіполіпідичної дієти і від утримання від ліків, які можуть погіршити пошкодження нирок, пов'язаних з нефротичним синдромом (контрастні речовини, антибіотики та НПЗП, такі як ібупрофен, напроксен і целекоксиб).



