загальність
Стравохідна ахалазія є порушенням моторики, що вражає стравохід. Захворювання визначається відсутністю перистальтики і неповним розкриттям нижнього стравохідного сфінктера (м'язового клапана, розташованого між стравоходом і шлунком), при ковтанні.
Найбільш поширена форма, первинна ахалазія, обумовлена аномальною іннервацією гладкої мускулатури стравоходу при відсутності інших патологічних станів. Однак невеликий відсоток випадків виникає як вторинна форма для інших захворювань, таких як рак стравоходу або хвороба Шагаса. Немає переважання статі, і початок захворювання відбувається переважно у дорослих у віці від 20 до 40 років обох статей. Діагностику визначають за допомогою рентгенологічних досліджень з манометрією барію та стравоходу. Деякі ліки або ін'єкції ботулінічного токсину можуть забезпечити тимчасове полегшення у випадках легкого або помірного ахалазії стравоходу, тоді як найбільш ефективне та тривале втручання включає ендоскопічну терапію (розширення стравоходу з балона) або хірургічні процедури (наприклад, міотомія Хеллера).
Стравохід, ахалазія і ковтання
- Стравохід - це м'язова трубка, яка з'єднує глотку зі шлунком; всередині цього порожнистого органу болюсні транзити управляються перистальтичними рухами, тобто ритмічними хвилями мимовільних м'язових скорочень. Перистальтика включає скорочення стравохідного тракту, що передує болюсу (вище за течією) і розслаблення наступного тракту (нижче за течією), щоб визначити швидке просування їжі від стравоходу до шлунка.
- Нижній сфінктер стравоходу являє собою клапан, що вводиться між кінцевою частиною стравоходу і початковою частиною шлунка; має функцію запобігання рефлюксу кислотного шлункового вмісту в стравохід, відкриваючись тільки для того, щоб дозволити їжі проходити під час ковтання або блювоти.
- Ахалазія стравоходу - це моторне захворювання, яке характеризується втратою або зміною перистальтики і неможливістю вивільнення нижнього сфінктера стравоходу при ковтанні.
- Ахалазія не зачіпає верхній стравохідний сфінктер і глотку, тому пацієнт може їсти і ковтати, але харчові болюси можуть легко зупинятися вздовж стравоходу. Звідси: неперетравлене блювота з їжею, біль у грудях, печія і втрата ваги.
Повільно, протягом ряду років, люди з стравохідною ахалазією відчувають все більші труднощі з проковтуванням твердих і рідких продуктів. Якщо вона прогресує, захворювання може викликати значну втрату ваги, анемію і недоїдання. Крім того, з прогресуванням патологічного стану стравохід може деформуватися, подовжуватися або розширюватися. Пацієнти з ахалазією також мають невеликий підвищений ризик розвитку раку стравоходу, особливо якщо обструкція існує протягом тривалого часу. Лікар може періодично рекомендувати ендоскопічні перевірки для профілактики та ранньої діагностики раку стравоходу.
причини
Причини ахалазії стравоходу ще не визначені, але вважається, що в основі лежить нейрогенний дефіцит, тобто пошкодження нейронів, призначених перистальтиці в стінці стравоходу. У нормальних умовах нерви координують розслаблення, відкриття сфінктерів (верхній і нижній) і перистальтичні хвилі в тілі стравоходу.
Останні дослідження показують, що? Achalasia викликається зміною деяких клітин мимовільної нервової системи, розташованої всередині м'язових шарів стравоходу. Вони піддаються впливу імунної системи пацієнта і повільно вироджуються з причин, які на даний момент не зрозумілі. По мірі прогресування захворювання нерви поступово вироджуються, включаючи м'язову функцію. Це призводить до неможливості приносити їжу через травний канал.
Крім того, етіологія ахалазії стравоходу може бути пов'язана з попередньою інфекцією. Зокрема, виявляється, що розлад часто зустрічається у осіб з хворобою Шагаса, що викликається Tripanosoma cruzii .
Немає жодних доказів, які свідчать про можливе походження або спадкову передачу.
Ознаки та симптоми
Акалазія є постійною проблемою, яка може викликати симптоми тривалість місяців або років. Люди, які страждають лише від короткого симптоматичного епізоду, такого як труднощі з ковтанням, зазвичай не піддаються впливу справжнього порушення моторики стравоходу.
Симптоми ахалазії можуть починатися в будь-який час життя і зазвичай відбуваються поступово.
Більшість людей з ахалазією спочатку страждають від дисфагії, стану, при якій важко, а іноді й болісно, ковтати їжу. Ця умова має тенденцію погіршуватися протягом декількох років. Дисфагія може викликати: регургітацію неперетравленої їжі незабаром після прийому їжі, задухи, болю в грудях і печії. Деякі люди також можуть відчувати напади кашлю, коли вони лежать в горизонтальному положенні. Біль, яка виникає в грудях (за грудиною), також відома як кардіоспазм і часто може бути сплутаною з серцевим нападом. З цієї точки зору, ахалазія може бути надзвичайно болючою у деяких пацієнтів.
Дисфагія з часом поступово погіршується.
На наступному етапі захворювання, коли стравохід деформується шляхом дилатації, дисфагія відбувається з другорядним органом (їжа не припиняється після її проковтування), але нові симптоми виникають як часті відрижки.
Нарешті, на найбільш просунутій стадії знову виникає дисфагія, щоб викликати поступове, але значне зниження ваги, поява анемії і регургітації їжі, яка не потрапила в організм. Як тверді продукти, так і рідини, включаючи слину або слиз, блокуються в стравоході і можуть вдихатися в легені. Якщо регургітація їжі, завдяки нападам кашлю, досягає успіху в проникненні дихальних шляхів, вона може викликати легеневі інфекції, такі як пневмонія.
У деяких людей ахалазія стравоходу не викликає жодних симптомів і виявляється тільки тоді, коли рентген грудної клітки приймається або проводяться інші дослідження з іншої причини.
До основних симптомів ахалазії стравоходу належать:
- Складність при ковтанні рідин і твердих тіл (дисфагія);
- Регургітація харчової їжі (особливо вночі);
- Біль у грудях, яка може збільшуватися після їжі;
- Піроз (ретростерное горіння);
- Сиалорея (надмірне слиновиділення) і неприємний запах з рота;
- Кашель і порушення функції дихання;
- Втрата ваги.
Можливими ускладненнями ахалазії стравоходу є:
- Кислотний рефлюкс зі шлунка в стравохід;
- езофагіт;
- Зараження в легенях і пневмонії ab ingestis;
- Перфорація стравоходу;
- Рак стравоходу (α-ахалазія корелює з дещо підвищеним ризиком).
діагностика
Для діагностики та оцінки ахалазії стравоходу найчастіше використовують три тести:
- Рентген з барієм. Послідовність рентгенографічних зображень виконується після того, як пацієнт приготував препарат на основі барію. При наявності ахалазії перистальтичний рух через стравохід не є нормальним і пов'язаний із затримкою проходження барію в шлунок. Традиційний рентген грудної клітини може показати деформацію стравоходу.
- Ендоскопії. Гнучкий інструмент, що називається ендоскопом, вводиться з рота, щоб лікар міг безпосередньо спостерігати за морфологією стравоходу і шлунка.
- Манометрія стравоходу. Дане дослідження оцінює функцію стравоходу і, завдяки його чутливості, забезпечує діагностичне підтвердження: вимірює час і силу перистальтичних хвиль стравоходу і скорочень на рівні нижнього сфінктера стравоходу. Тонка пластикова трубка вставляється через ніс або рот. Зонд вимірює скорочення м'язів у різних відділах стравоходу під час ковтання. У випадку ахалазії, манометрія виявляє нездатність нижнього сфінктера стравоходу розслабитися при ковтанні і відсутність функціональної перистальтики гладких м'язів стравоходу.
лікування
Метою лікування ахалазії стравоходу є зниження тиску всередині нижнього стравохідного сфінктера, щоб полегшити проходження їжі з стравоходу в шлунок. Основне захворювання не можна вилікувати, але існують різні способи поліпшення симптомів.
Лікування ахалазії стравоходу включає:
- Ліки, вживані перорально, які допомагають розслабити нижній стравохідний сфінктер;
- Розширення балону (розтягування нижнього сфінктера стравоходу);
- Езофаготомія геллера або лапароскопічна міотомія (хірургічні процедури, що перерізають м'язи в нижньому кінці сфінктера стравоходу);
- Ін'єкція ботулінічного токсину (Botox®).
Медикаментозна терапія
Медикаментозна терапія показана особливо для пацієнтів з легким або помірним захворюванням. Деякі нитродилирующие препарати (наприклад, изосорбид динитрат) або блокатори кальцієвих каналів (такі як ніфедипін) можуть допомогти тимчасово розслабити спастичні стравохідні м'язи і сфінктери в нижньому кінці стравоходу. Однак препарати працюють тільки в короткостроковій перспективі, тому медикаментозна терапія не дає остаточного вирішення проблеми.
Найбільш ефективне лікування передбачає секціонування м'язового шару в основі стравоходу ™ (міотомія Хеллера) або механічне розширення його через введення надувного балона (розширення нижнього стравохідного сфінктера).
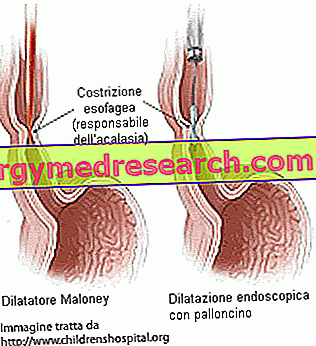
Балонна дилатація нижнього стравохідного сфінктера
Іноді ахалазію можна лікувати нехірургічно шляхом процедури ендоскопічної дилатації стравоходу. Невеликий спеціально розроблений балон вводиться через рот через ендоскоп, збитий до нижнього стравохідного сфінктера і роздутий (досягаючи діаметра близько 3-4 см). Методика використовується для розтягування і розширення м'язових волокон каменя, розширення отвору, щоб проникнути в їжу і покращити ковтання. Деякі пацієнти можуть проходити повторне лікування з метою розширення симптомів; Крім того, лікування може бути повторене через один або кілька років, щоб гарантувати довгострокові результати. Розтягування нижнього сфінктера стравоходу дає можливість звільнення симптомів протягом декількох років. Головним ризиком, пов'язаним з процедурою, є потенційна перфорація стравоходу.
Хірургія (міотомія Геллера)
Традиційний хірургічний підхід до лікування ахалазії складається з міотомії Геллера. Під час операції м'язові волокна клапана між стравоходом і шлунком розділяються, що дозволяє постійно поліпшуватися при ковтанні. Операція корелює з дуже позитивним результатом, але можуть виникнути деякі ускладнення, такі як гастроезофагеальна рефлюксна хвороба (ГЕРХ). Операція, в даний час, часто проводиться з використанням деяких малоінвазивних лапароскопічних хірургічних методів (езофаготомія або лапароскопічна міотомія Геллера), які використовують невеликі розрізи. Традиційно, фактично, миотомия Хеллера була завершена через відкритий розріз в області живота або в лівій частині грудей, між ребрами. Лапароскопічна міотомія Хеллера зазвичай вимагає короткого перебування в стаціонарі і відновлення, як правило, прискорюється в порівнянні зі звичайною операцією. До двох третин пацієнтів з ахалазією стравоходу успішно лікують хірургічним шляхом, хоча деякі люди можуть потребувати подальшої операції або вимагати розширення балону для досягнення задовільних довгострокових результатів.
Ін'єкція ботулінічного токсину
Нещодавня альтернатива операції полягає в ендоскопічній ін'єкції дуже невеликих кількостей ботулінічного токсину (Botox ®), які тимчасово вирішують розлад, розслабляючи м'язові волокна нижнього сфінктера стравоходу. Ін'єкція ботулінічного токсину безболісна і ефективна протягом кількох місяців і іноді протягом декількох років. Ін'єкції необхідно повторювати часто, щоб отримати полегшення від симптомів, але цей варіант дозволяє отримати хороші результати без ризику перфорації стравоходу. Ця процедура може бути найбільш придатною для пацієнтів, які не можуть пройти операцію.
Відновлення після лікування
Для зменшення симптомів, як до, так і після лікування, пацієнти з ахалазією стравоходу можуть:
- Добре жувати їжу;
- Їжте повільно;
- Пити багато води під час їжі;
- Завжди з'їдайте їжу, зберігаючи вертикальне положення;
- Уникайте їжі перед сном;
- Використовуйте різні подушки для сну, щоб тримати голову достатньо вертикально і полегшити спорожнення стравоходу самопливом.
Після операції або розширення, лікар може призначити деякі препарати, які пригнічують секрецію шлункової кислоти (інгібітори протонного насоса). Нарешті, слід уникати продуктів, які можуть посилити гастроезофагеальний рефлюкс, включаючи цитрусові, шоколад, алкоголь і кофеїн.



