загальність
HDL означає "ліпопротеїн високої щільності", що означає "ліпопротеїн високої щільності".
Технічно, ЛПВЩ не складаються з «чистого холестерину», а також містять специфічні білки, які служать для транспортування жирів в крові.
Існують різні типи ліпопротеїнів. HDL є корисними і тому їх називають « хорошим холестерином »; інші вважаються потенційно шкідливими і тому їх називають "поганим холестерином".

HDL вимірюють, аналізуючи відносну концентрацію в сироватці крові.
Існують різні типи ЛВП, які відрізняються за формою, розміром і хімічним складом. Найбільш ефективними при «очищенні» артерій є ті, хто найбільш активний в обміні ліпідів з клітинами та іншими ліпопротеїнами.
Ліпопротеїди HDL і LDL є показниками серцево-судинного ризику; насправді, зниження ЛПВЩ і збільшення ЛПНП завжди мають негативний ефект.
Можна збільшити HDL шляхом корекції дієти і підвищення рівня фізичних навантажень. Харчування, а також фізична активність і певні добавки дозволяють значно змінювати ліпідний профіль і, як наслідок, серцево-судинний ризик.
Що таке холестерин ЛПВЩ?
Ліпопротеїни HDL
У просторіччі, ЛПВЩ називають «хорошим холестерином», оскільки вони надають захисний ефект на атеросклеротичні захворювання . З клінічної точки зору, ЛПВП (ліпопротеїни високої щільності) класифікуються як ліпопротеїни високої щільності.
Ліпопротеїни являють собою частинки, що містять специфічні аполіпопротеїнові ланки, необхідні для обміну та транспортування жирів (холестерину, фосфоліпідів, тригліцеридів і т.д.).

Існують різні типи аполіпопротеїнів; як кількість, так і тип аполіпопротеїну характеризують різні ліпопротеїни. Аполіпопротеїн, типовий для HDL, є Apo A1 .
Ліпопротеїни мають гідрофільну поверхню (схожу з водою) і використовуються для передачі ліпідів у плазму крові (водну матрицю). Ця функція є дуже важливою, оскільки жири зазвичай не розчиняються у воді і мають тенденцію до агрегації, утворюючи «масляні бульбашки» (як це робиться шляхом введення масла у воду або бульйон).
Є 5 різних типів ліпопротеїнів, всі з різними функціями і характеристиками:
- Хіломікрони: транспортують жири з кишечника (які всмоктують їх з травленням) до м'язових клітин і жирової тканини
- VLDL: вони переважно несуть тригліцериди з печінки в жирову тканину
- IDL: вони проміжні між VLDL і LDL (не виявляються у здорового суб'єкта)
- LDL: транспортний холестерин з печінки до периферичних клітин
- HDL: вони переносять холестерин з периферичних клітин в печінку до стероїдогенних органів (заступники до синтезу стероїдних гормонів, таких як кортизол і статеві гормони).
Метаболізм HDL тісно корелює з метаболізмом LDL, також у формі VLDL.
Кожен HDL складається з 80-100 специфічних білків, які роблять його здатним передавати навіть кілька сотень жирних молекул одночасно.
"Поповнення" і "розвантаження в місці призначення" жирів відбуваються шляхом взаємодії ЛВП з клітинами та іншими ліпопротеїнами.

холестерин
Ми вказали, що ЛПВЩ є не чистим холестерином, а скоріше "засобом транспортування" ліпідів плазми. Однак ми ще не з'ясували, що таке холестерин.
Це стероїдний ліпід, який організм здатний виробляти самостійно і приймати через їжу.
Його функція в організмі множинна:
- Структурні та транспортні засоби в клітинних мембранах
- Попередник стероїдних гормонів
- Прекурсор вітаміну D
- Інгредієнт жовчних соків, важливий для травлення.
Холестерин циркулює всередині кровотоку у формі, пов'язаній з ліпопротеїнами; якби він був вільний, він би агрегував утворюючи потенційно шкідливі або смертельні тромби.
Надлишок холестерину в крові (внаслідок генетичних чи екологічних причин) може бути шкідливим через тенденцію до внесення в артерії; це перший крок до утворення атеросклеротичної бляшки.
Слід пам'ятати, однак, що тенденція до осідання змінюється залежно від ліпопротеїну, який його несе: ЛПНЩ є шкідливими (вони приносять холестерин до периферії), тоді як ЛПВ є корисними (вони приносять холестерин до органів, що його метаболізують).
Особливості та відмінності
У здорових людей близько 30% холестерину в крові транспортується HDL; решта є частиною VLDL і LDL.
LDL і VLDL (ліпопротеїни з низькою і дуже низькою щільністю) більші і мають меншу щільність, ніж HDL; вони переміщують ліпіди (тригліцериди і холестерин) з печінки в тканини.
ЛПВП спочатку дуже малі і несуть жири з периферії до органів. Вони збільшуються в розмірах і зменшуються по щільності з включенням жирів.
Кожен ліпопротеїн містить:
- Абсолютно інше число і тип білка Apo
- Рівно відрізняється кількість і різноманітність ліпідів.
HDL в основному містять ApoA1. У порівнянні з LDL і VLDL вони відрізняються:
- Найвищий відсоток білка
- Більш низький відсоток холестерину
- Більш низький відсоток тригліцеридів
- Більш високий відсоток фосфоліпідів.
Всі ці функції допомагають визначити більш високу щільність HDL.
функції
Чому вони добре працюють?
Збільшення HDL пов'язано зі зниженням атеросклеротичного накопичення в стінках судин.
Атеросклероз - це захворювання, яке викликає потенційно летальні ускладнення, такі як, наприклад, інфаркт міокарда і інсульт.
Однак слід зазначити, що кореляція між ЛВП і серцево-судинним ризиком не є лінійною; на практиці неможливо пропорційно знизити ризик захворювання, збільшивши їх вище норми.
HDL називають "хорошим холестерином", тому що вони здатні:
- Видаліть холестерин зі стін артерій
- Зниження накопичення макрофагів в інтимній частині артерій, наявність яких є невід'ємною частиною атеросклеротичного процесу
- Запобігання (іноді регресу) атеросклерозу вже почалося.
Не виключено, що існують також способи утилізації HDL-незалежного холестерину. Фактично, нещодавні дослідження показали, що миші, які не мають ліпопротеїдів HDL, здатні транспортувати холестерин до печінки, щоб використовувати його в жовчі (шлях елімінації).
Поглинання холестерину
HDLs є найменшими і найбільш щільними ліпопротеїнами; вони містять більше білка і менше жиру, ніж інші. Композиція HDL характеризується присутністю: Apo A 1, Apo A 2 і фосфоліпідів.
Давайте коротко підсумуємо механізм роботи HDL:
- ЛПВЩ синтезується в печінці і кишечнику, виливається в кровообіг. Спочатку вони є дископодібними (з моменту виділення ліпідів).
- Після того як у передмістях, HDLs беруть вільний (non-esterified) холестерин завдяки специфічному клітинному транспортеру
- Після взяття вільного холестерину этерифицируют ферментом і переміщують до ядра молекули. Заповнюючи HDL, вони стають все більш «круглими»
- Під час кровообігу частинки HDL включають ще більше ліпідів з клітин та інших ліпопротеїнів, які поступово збільшуються в розмірах.
Прямий і непрямий транспорт
HDL переносять холестерин в печінку і стероїдогенні органи, такі як надниркові залози, яєчники і яєчка. Це відбувається безпосередньо (водозбір) і опосередковано (обмін).
- Прямий шлях: ЛПВЩ підбирають за допомогою кількох рецепторів, розміщених на клітинах органів, які керують селективним поглинанням
- Непрямий спосіб: мабуть, найбільш відповідна система. Він опосередкований білком перенесення ефіру холестерину. Цей білок обмінюється триглицеридами VLDL з ефірами холестерину HDL. Зрештою, VLDL стає LDL (потім видаляється зі специфічного рецептора), а роздуті HDL розкладаються ліпазами печінки, щоб негайно повернутися в циркуляцію.
Холестерин, депонований в печінці, виводиться з жовчю в кишечнику.
У наднирниках, в яєчниках і в яєчках холестерин використовується для синтезу стероїдних гормонів.
Захисний HDL
ЛПВЩ і атеросклероз
Метаболізм HDL також бере участь у видаленні холестерину, що поглинається макрофагами в атеросклеротичних бляшках. Цей шлях (від артерій до печінки) називається "зворотним холестериновим транспортом" і вважається захисним від атеросклерозу.
NB . Після того, як наліт стає волокнистим або кальцинованим, ЛПВЩ більше не здатні позитивно втручатися в його розчинення.
З іншого боку, крім холестерину, HDL несуть різні типи ліпідів і біологічно активні білки. Деякі з цих молекул допомагають пригнічувати окислення, запалення, активацію ендотелію, коагуляцію і агрегацію тромбоцитів.
Всі ці властивості можуть сприяти антиатерогенної здатності ЛПВЩ, але до цих пір не зрозуміло, якими є найбільш важливі фактори.
HDL і паразити
Невелика субфракція HDL захищає організм від найпростішого паразита Trypanosoma brucei brucei . Ця специфічна група наділена так званим літіческім фактором трипаносома (TLF), який містить спеціалізовані білки для боротьби з найпростішими.
HDL і AMILOID A
HDL також несуть відповідальність за транспортування сироваткового амілоїду в пошкоджені тканини (у відповідь на запальні цитокіни). Це явище, яке виникає при гострій фазі запальних реакцій, служить для залучення і активації лейкоцитів. У хронічних фазах, з іншого боку, його відкладення в тканинах є патологічним і називається амілоїдозом .
РОЗМІР HDL І ЗДОРОВ'Я
Показано, що в порівнянні з загальною кількістю відсоток великих і сферичних ЛВП є дуже захисним елементом. Співвідношення великих і загальних HDL значно змінюється і може бути виміряно тільки за допомогою електрофорезу або інноваційних методів спектроскопії.
Виявлено п'ять субфракцій HDL; від найбільших до найменших вони: 2a, 2b, 3a, 3b і 3c.
HDL І ГІПЕРКОАГУЛЬНІСТЬ
Недавні дослідження підтверджують, що у хворих на цукровий діабет 2-го типу ЛПВЩ:
- Вони відіграють буферну роль щодо ефектів гіперкоагуляції
- Ризик ускладнень зменшується.
Існує негативна кореляція між ЛПВЩ і "частковою активацією тромбопластину ", що є параметром для оцінки гіперкоагуляції.
HDL І ПАМ'ЯТЬ
Рівень липемии натщесерце пов'язаний з короткочасною здатністю до вербальної пам'яті. У суб'єктів середнього віку низький рівень холестерину ЛПВЩ супроводжується поганою пам'яттю і тенденцією до погіршення.
Не виключено, що це непряма кореляція, пов'язана з дієтою, сидячим і відсутністю рухової активності.
Значення і серцево-судинний ризик
Вимірювання HDL проводиться з аналізом крові.
Для високої вартості безпосереднього виявлення холестерину ЛПВЩ і ЛПНЩ аналіз, як правило, виконується шляхом пошуку непрямого значення ЛПВЩ (холестерин, асоційований з АроА-1 / ЛПВЩ).
У сироватці крові після вирахування HDL-C залишився холестерин LDL і VLDL. Відносна концентрація, відома як не-HDL-C (потенційно атерогенна), є кращим (і більш легко розрахованим) показником серцево-судинного ризику.
Атеросклеротичний ризик зростає, якщо:
- HDL є нижчими, ніж зазвичай
- Не-HDL-C вище норми.
У людей з більш високим рівнем ЛПВЩ є менше шансів отримати атеросклероз.
Ті, що показують рівень HDL нижче 40 мг / дл, мають більш високу частоту серцевих захворювань.
Навпаки, ті, з більш високим рівнем «рідного» HDL (див. Останню главу), показують більш високе серцево-судинне здоров'я.
У наведеній нижче таблиці ви можете знайти значення, рекомендовані в інструкціях.
| Рівень мг / дл | Рівень ммоль / л | інтерпретація |
| <40 для чоловіків і <50 для жінок | <1.03 | Низький рівень холестерину ЛПВЩ, високий ризик серцевих захворювань |
| 40-59 | 1, 03-1, 55 | Середній рівень HDL |
| > 60 | > 1.55 | Високий рівень ЛВП, оптимального стану вважається захисним від серцевих захворювань |
У порівнянні з фертильними жінками, чоловіки, як правило, мають значно нижчі рівні ЛПВЩ, з меншими молекулами, що містять менше холестерину.
Чоловіки також мають більш високу частоту атеросклеротичних захворювань серця.
І навпаки, після менопаузи жінки схильні втрачати цей метаболічний ознака.
Епідеміологічні дослідження показали, що високі концентрації ЛПВЩ (> 60 мг / дл) мають захисне значення проти серцево-судинних захворювань, таких як ішемічний інсульт і інфаркт міокарда.
Логічно, що низькі концентрації ЛПВЩ (<40 мг / дл для чоловіків і <50 мг / дл для жінок) підвищують ризик розвитку атеросклеротичних захворювань.
" Framingham Heart Study " показує, що для даного рівня LDL і з змінним HDL ризик серцевих захворювань збільшується до 10 разів. Навпаки, для фіксованої змінної рівня ЛВП і ЛПНЩ ризик збільшується лише в 3 рази.
NB . Навіть суб'єкти з дуже низьким рівнем ЛПНЩ, якщо вони показують недостатню кількість ЛПВЩ, схильні до серцево-судинних захворювань.
дієта
Дієта є одним з найважливіших факторів поліпшення ліпідного профілю крові.
Є захисні поживні речовини і шкідливі молекули.
Відмінність між якими здатні збільшувати ЛПВЩ, зниження ЛНП і зниження загального холестерину не завжди зрозумілі. Деякі дослідження, як правило, суперечать один одному.
Поживні речовини та продукти харчування
Однак можна стверджувати, що наступні продукти / поживні речовини здатні поліпшити холестеринемічний профіль:
- Основні поліненасичені жирні кислоти: вони походять з групи омега-3 (EPA *, DHA * і ALA *) і омега-6 (LA). Вони завжди позитивно впливають на холестеринемію і тригліцеридемію.
Омега 3 зустрічається у вигляді EPA і DHA у жирній рибі (анчоуси, сардини, скумбрія, боніто, тунець та ін.), В холодній морській рибі, водоростях і крилі. ALA, з іншого боку, зустрічається в деяких маслянистих насіннях (наприклад, лляному, ківі і т.д.) і у відповідних видобувних оліях.
Омега-6 (особливо ЛА *) характерні для олійних культур (волоські горіхи, пекан, макадамія та ін.) Та їх відносні екстракційні олії. Багато продуктів містять як омега-3, так і омега-6 (як правило, більше).
- Мононенасичені жирні кислоти: основним показником яких є омега-9 (ОА *), вони відіграють роль, подібну до такої для есенціальних поліненасичених жирів. Вони багаті оливками, олійними насінням (наприклад, фундуком, арганом та ін.) І відповідними екстракційними маслами.
* ЕРА = ейкозапентаєнова кислота, DHA = докозагексаєнова кислота, ALA = альфа-ліноленова кислота, LA = лінолева кислота, OA = олеїнова кислота.
- Лецитини: це великі гідрофільні та ліпофільні молекули (амфіпатичні), що містяться як у харчових продуктах рослинного походження (наприклад, у сої та інших бобових), так і в продуктах тваринного походження (яєчний жовток). Вони надають пряме зниження холестерину (пом'якшуючий кишкову абсорбцію) і метаболічну дію.
- Фітоестрогени: це стероїдні молекули, що містяться тільки в рослинах. Ізофлавони, куместани і лігнани є частиною цієї категорії. Крім поліпшення холестерину, вони також є антиоксидантами. Вони зустрічаються в сої та інших бобових, у червоній конюшині, в різних олійних насінні (наприклад, у соняшнику), у пагонах і т.д.
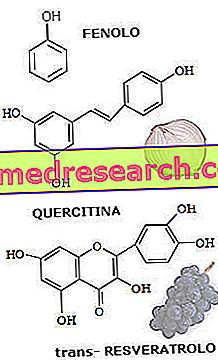
- Інші фенольні антиоксиданти: вони містяться у всіх овочах і фруктах. Неможливо підсумувати навіть лише основні категорії за кілька рядків. Досить відомим прикладом є ресвератрол, типовий антиоксидант чорного винограду і вино з них.
- Розчинні харчові волокна: вони містяться в продуктах рослинного походження (овочі, фрукти, водорості, насіння олійних культур, бобові та зернові). При контакті з водою вони розбавляються і гелюють, зменшуючи поглинання дієтичного жиру і травних жовчних солей.

- Екзогенний холестерин: він характерний для харчових продуктів тваринного походження; дуже багато в яєчному жовтку, в субпродуктах (наприклад, в печінці і мозку) і в жирних сирах (пекорино, маскарпоне і т.д.).
- Насичені жирні кислоти: зазвичай тварини, вони рясні, особливо в сирах і в певних зрізах м'яса (наземних тварин). Також не бракує жарильних масел низької якості, таких як, наприклад, пальмоядрова олія або всі біфракціоновані.
- Гідрогенізовані жирні кислоти: це рослинні жири, модифіковані харчовою промисловістю. Вони мають однакові фізичні властивості і однаковий метаболічний вплив як насичені, але в деяких випадках вони ще гірші. Насправді, під час їх виробництва частина жирних кислот перетворюється на конформацію -транс (набагато більш шкідлива).
Продукти, що містять гідрогенізовані жири, є маргаринами і упакованими продуктами: солодощі, закуски і т.д.
- Надлишок вуглеводів, особливо з рафінованих продуктів: у зв'язку з ожирінням вони схильні викликати гіперглікемію і цукровий діабет 2-го типу.Гіперглікемія порушує молекулярну структуру ліпопротеїнів, знижуючи їх метаболічний ефект. Тому необхідно зменшити навантаження на продукти з високим глікемічним індексом, такі як: дискреційний цукор, солодощі, солодкі напої, білий хліб, великі порції пасти і піци, закуски і т.д.
- Бідні продукти з усіх превентивних молекул, які ми перерахували вище і багаті шкідливими молекулами; особливо нездорову їжу.
Споживання алкоголю, як правило, підвищує рівень ЛПВЩ, і, якщо ВМІРНЕ, пов'язане з низьким ризиком смертності1.
Куріння, здається, негативно впливає на рівень холестерину ЛПВЩ. Однак, здається, що використання каннабісу має позитивний ефект2.
1 Типи алкогольних напоїв і ліпідів крові у французькому населення - Руїдавець Ю.Б., Дюциметер П., Арвеилер Д., Амуйель П., Бінгем А, Вагнер А, Котель Д., Перрет Б, Феррієр Д. (січень 2002 р.) 56 (1): 24–8.
2 Вплив використання марихуани на глюкозу, інсулін та інсулінорезистентність серед дорослих США - Пеннер Е.А., Буеттнер Г., Малтіман М.А. (липень 2013) - Американський журнал медицини 126 (7): 583–9.
Фізична активність
Фізична активність здатна збільшувати HDL, зберігаючи постійну LDL. У результаті загальний холестерин зазнає збільшення. Таке явище, яке на перший погляд може здатися контрпродуктивним, є особливо бажаним.
Найбільш ефективними видами спорту при збільшенні ЛВП є ті, що активують аеробний обмін речовин. Було показано, що у пацієнтів, які сидять під впливом малої стадії, починаючи з протоколу аеробної активності, індукує збільшення HDL, що дорівнює 3-9%.
Крім того, аеробна спортивна діяльність сприяє зниженню ваги. Особливо у випадку вісцерального ожиріння втрата ваги, спричинена фізичною активністю і дієтою, призводить до збільшення HDL на 0, 35 мг / дл на кілограм втраченого.
Спортивний протокол для збільшення HDL повинен мати такі вимоги:
- 5 тренувань поділено на 5 днів на тиждень
- Помірна інтенсивність
- Тривалість 30-40 '.
або:
- 3 тренування розділені на 3 дні на тиждень
- Висока інтенсивність
- Тривалість 20-30 '.
Загалом, краще було б досягти близько 150 'щотижня з середньою інтенсивністю.
Поради щодо підвищення HDL
Практично, для збільшення HDL і зниження LDL необхідно дотримуватися цих показань:
- Якщо надмірна вага, схуднути
- Припиніть курити
- Практикуючи фізичну активність, що включає аеробні вправи
- Зменшують насичені або гідровані жири
- Зниження рівня холестерину в їжі
- У разі хронічної гіперглікемії зменшуються вуглеводи
- Зменшення частки простих доданих вуглеводів і всіх тих, які мають високий глікемічний індекс; замінити їх на цілі продукти, неперероблені і з низьким глікемічним індексом
- Підвищують вміст клітковини в раціоні, особливо розчинного типу; крім зниження глікемічного індексу, вони зменшують абсорбцію жиру і реабсорбцію солей жовчних кислот
- Сприяти споживанню ненасичених жирних кислот у конформації -cis (всі рослинні нерафіновані масла; бажано холодне пресування)
- Пропорційно збільшити споживання ефірних жирів (омега-3, омега-6) і омега-9, воліючи омега-3
- Візьміть магнієві та вітамінно-поліпсові добавки (ніацин); Деякі ідеї показують кореляцію між цими двома поживними речовинами і збільшенням HDL. Додаткову інформацію див. У наступному розділі.
Чи є якісь корисні ліки?
Що стосується харчових добавок, то існує позитивна кореляція між прийомом магнію і ніацину (вітамін РР або В3) і збільшення HDL.
Ніацин (від 1 до 3 г / добу) збільшує ЛПВЩ шляхом селективного інгібування печінкового ферменту діацилгліцерол ацилтрансферази 2, знижуючи синтез тригліцеридів (переноситься ЛПДН) та його секрецію. Перевага поліпшення становить від 10 до 30%, що робить вітамін РР найефективнішою молекулою, яка коли-небудь збільшувала ЛПВЩ.
Найбільш часто використовуваними препаратами для зниження рівня холестерину є статини. Більшість цих молекул впливають на зниження холестерину на LDL. Статини також містяться в їжі; наприклад, у ферментованому червоному рису.
Примітка : Ніякий препарат, призначений для підвищення ЛПВЩ, не показав, що стабільно покращувати здоров'я за рахунок зниження серцево-судинного ризику.
Іншими словами, високі рівні HDL корелюють з поліпшенням стану здоров'я ТІЛЬКИ, коли це збільшення є метаболічним типом (рідний HDL).
Не слід виключати, що цей аспект інтересує, крім кількості, тип специфічного ЛПВЩ. Або що залучені інші фактори, яких ми зараз не знаємо.